 关注我们
关注我们


2021年11月1日,广东省人民医院心内科吴书林教授团队,由心内科薛玉梅主任、刘洋医师联合心外科刘健主任成功为一名猝死高危的患者植入全皮下植入式心律转复除颤器(S-ICD)。
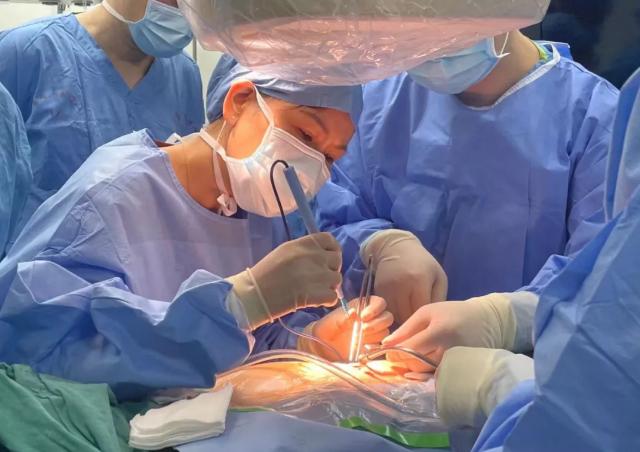
薛玉梅主任在术中
接受本次S-ICD植入手术的患者是一名年轻的女性,诊断为致心律失常型右室心肌病,双心室受累,右室壁变薄且弥漫性异常延迟强化,动态心电图提示频发室性早搏,非持续性室性心动过速反复发作。根据术前评估,该患者属于猝死高危人群。
因患者年轻,预期寿命长,且无起搏需求,右室壁薄,为避免传统经静脉置入ICD可能导致的血管并发症风险及心室除颤电极可能导致穿孔风险带来的并发症,经过与患者及家属充分沟通,薛主任为患者选用了可进行1.5T核磁全身扫描的S-ICD (A209)除颤器。
术前应用自动筛查工具(AST)对患者进行体表心电图筛查,左侧和右侧的三个向量有两个通过测试,符合植入前筛查标准,可以植入S-ICD。
手术在全麻下进行,在预先确定好的最佳感知、除颤位置进行切开。于左侧第5肋间沿腋中线走形切开皮肤5cm,用电刀逐层分离皮下组织至深筋膜层,寻找到背阔肌与前锯肌之间的深筋膜间隙,钝性分离,做好囊袋,并确保深度来容纳装置。随后于剑突左上缘1cm处横向切开皮肤2cm,逐层分离至深筋膜层,预埋两根缝合线,用导引针于切口间建立横向隧道并留置可撕开鞘,引导除颤电极于皮下,固定除颤电极。将隧道工具从剑突下切口沿胸骨左缘向上推送至上方建立隧道,电极经鞘管隧道送至胸骨左缘皮下的脂肪层和深筋膜层之间,电极远端头端距剑突切口约14cm。
连接脉冲发生器与电极,置入囊袋并固定,排出空气后关闭深筋膜层,逐层缝合手术切口,随后进行除颤阈值测试,给予50Hz,200mA交流电诱发室颤,S-ICD准确识别,65J能量一次除颤成功,除颤阻抗59Ω。术区覆盖无菌纱布,弹力绷带加压包扎。手术耗时约1小时。
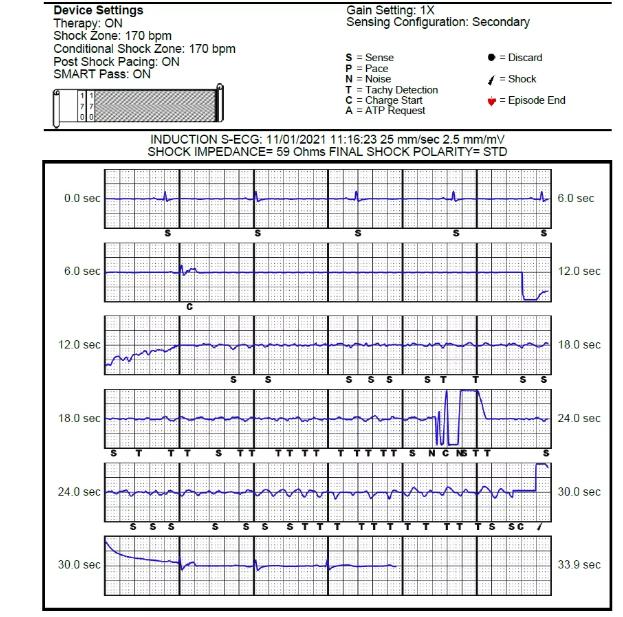
术中DFT测试
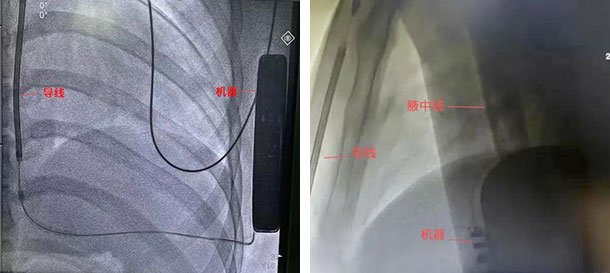
术后影像
薛玉梅主任介绍,恶性室性心律失常是心源性猝死最常见的直接原因,而年轻患者最常见的病因之一是心肌病。及时识别并有效除颤是预防这类患者发生心源性猝死的关键。S-ICD的优势在于,整个系统完全埋藏于皮下,不需要通过血管与心腔连接。从而彻底杜绝了血管损伤的风险,也降低了潜在的系统感染风险。S-ICD适用于无起搏需要、感染风险高、无静脉通路或年轻的患者。
心内科